Pankreatitis kan være akut eller kronisk. Akut betændelse udløses af galdesten i de fleste patienter. Det får kirtlen til at “fordøje sig selv” i et vist omfang. Det typiske symptom på akut pancreatitis er bælteformede øvre mavesmerter, der stråler ud til ryggen. Læs mere om symptomer, årsager, diagnose og behandling af pancreatitis!

Hurtigt overblik
- definition: akut eller kronisk betændelse i bugspytkirtlen (abdominal kirtel, der producerer fordøjelsesenzymer og vigtige hormoner)
- symptomer: Akut pancreatitis: svær smerter i øvre del af maven, der kan stråle ind i ryggen; derudover gummimaven, kvalme og opkast, feber, gulsot, blålig hudfarvning. Kronisk pancreatitis: vægttab, fordøjelsesproblemer, træthed, gangforstyrrelser, natblindhed, blødningstendens osv.
- årsager: Ved akut pankreatitis hovedsagelig gallsten eller alkoholforbrug, mere sjældent medicin, infektioner osv. Udløseren af kronisk pancreatitis er normalt regelmæssigt alkoholforbrug. Sjældnere årsager inkluderer metabolske sygdomme eller genetiske defekter.
- undersøgelser: Patientinterview (anamnesis), fysisk undersøgelse, blodprøve (bugspytkirtlenzymer, calcium, gamma-GT, alkalisk fosfatase, leverværdier osv.), Afføringsundersøgelse, billeddannelsesteknikker (ultralyd, røntgenbillede, muligvis magnetisk resonansafbildning, computertomografi), galdesektion (ERCP)
- behandling: Akut pancreatitis: hydrering, medicin, kortvarig afholdenhed af mad, efterfulgt af let diæt, muligvis kunstig diæt, fjernelse af eksisterende gallesten; sjældent er en operation nødvendig. Kronisk pancreatitis: Livslang alkoholafholdenhed, indtagelse af fordøjelsesenzymer og vitaminer, muligvis Insulinabe, sjældent kirurgi.
- prognose: Afhænger af forløb (akut / kronisk) og sværhedsgraden af betændelse.
Akut pancreatitis: symptomer
Pludselige, alvorlige smerter i øvre del af maven er almindelige tegn på akut pancreatitis. Ofte tilføjes symptomer som oppustet mave og kvalme og opkast. Arten og omfanget af symptomerne afhænger dog af sværhedsgraden af betændelsen og eventuelle konsekvenser. Sammenfattende kan der forekomme symptomer og komplikationer af akut pancreatitis af følgende art:
- akut, svær øvre del af mavesækken: Pludselige øvre mavesmerter, der udstråler båndformet bagpå eller undertiden i en anden retning og kan vare i flere dage. Galsten er udløsningen af akut pancreatitis, smerten kan være kolik (dvs. bølgelignende stigning og formindskelse).
- Kvalme og opkast: De øvre mavesmerter ved akut pancreatitis er normalt ledsaget af kvalme og opkast.
- Flatulens og oppustet mave: Ved akut pancreatitis er maven ofte oppustet gummi (“gummimaven”) og følsom over for tryk.
- rødmen i ansigtet
- Feber og svaghed: Temperaturer over 38 ° C er en forsvarsmekanisme i kroppen, der opstår i forbindelse med inflammatoriske reaktioner. Ofte er blodtrykket meget lavt. Begge resulterer i, at patienten føler sig træt og træt.
- Kredsløbsproblemer: Frigjorte inflammatoriske stoffer får karvæggene til at blive mere permeabel. Dette gør det muligt for væske at flygte lettere ind i det omgivende væv. Dette sænker blodtrykket, hvilket kan forårsage cirkulationsproblemer. Måske forekommer endda et cirkulationsstød!
- Vandopsamling i mave og lunger: Som et resultat af akut pancreatitis kan væske ophobes i bughulen (ascites, ascites) eller mellem lungerne og brystvæggen (pleural effusion).
- Farvelægning af blålig hud: Ved svær akut pancreatitis, undertiden blålig, grønlige pletter (blå mærker) omkring navlen (Cullen-tegn) eller på sideflankerne (Gray Turner-tegn). De er forårsaget af små blødninger i det overfladiske fedtvæv. Dette symptom betragtes som et ugunstigt tegn på det videre forløb af akut pancreatitis.
- Gulsot (gulsot): Det meste af den akutte pancreatitis skyldes en galdesygdom. Hvis dette organ ophører med at fungere korrekt, forbliver bilirubin, et nedbrydningsprodukt af rødt blodpigment (hæmoglobin) i kroppen og aflejres forskellige steder. Den første ting, der tæller, er skleraen, det vil sige de hvide i øjet, som efterfølgende bleges. Senere sænker bilirubinet sig i huden og slimhinderne, hvilket også antager en gulfarvning.
Akut pancreatitis: årsager og risikofaktorer
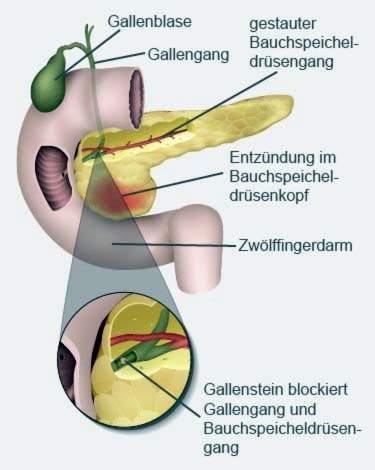
Akut pancreatitis er almindelig i ca. 45 procent af tilfældene galdesten forårsaget (galdepankreatitis): Galle (produceret i leveren og opbevaret i galdeblæren) og fordøjelsessekretet fra bugspytkirtlen (bugspytkirtelsaft) strømmer normalt gennem et fælles forløb i tyndtarmen. Hvis denne gang er blokeret af galdesten, ryger pancreasjuicen op i bugspytkirtlen (og galden i leverens retning). Fordøjelsesenzymerne, der er indeholdt i den fastklemte bugspytkirtelsaft, er derefter aktive i bugspytkirtlen i stedet for som planlagt kun i tarmen. De angriber kirtelvævet og får pancreas til at fordøje sig selv (proteolytisk autodigestion). Det beskadigede væv påkalder immunforsvaret og forårsager en betændelsesreaktion.
alkohol er den anden førende årsag til akut pancreatitis. Han er ansvarlig for omkring 35 procent af alle sygdomme. Alkohol angriber pancreasvævet direkte og forårsager en betændelsesreaktion.
For at få en akut pancreatitis er et overskud af alkohol ikke nødvendigvis nødvendigt. Nogle mennesker reagerer allerede på en relativt moderat mængde alkohol med en pankreatitis.
Sjældnere årsager af akut pancreatitis (ca. 15 procent af alle tilfælde) er:
- Virale infektioner såsom fåresyge, HIV, viral hepatitis
- visse medikamenter såsom dehydratorer, antihypertensiva, hormoner
- kraftigt øgede calciumniveauer, f.eks. ved hyperfunktion af den parathyreoidea kirtel
- høje blodlipidniveauer (> 1000 mg / dl)
- Spejling af galdesystemet (ERCP), mavebeskadigelse eller operation
- Arv (arvelig pancratitis)
- anatomiske træk
Hos cirka 15 procent af de berørte kan der ikke findes nogen årsag til pancreatitis. Læger kalder dette idiopatisk pancreatitis.
Kronisk pancreatitis
I modsætning til akut pancreatitis er kronisk pancreatitis en tilbagevendende betændelse i bugspytkirtlen, I 70 til 80 procent af tilfældene er udløseren regelmæssigt alkoholforbrug. Samtidig reagerer folk anderledes følsomt på nydelsesgiften: nogle gange er endda små mængder alkohol tilstrækkelig til en kronisk betændelse i bugspytkirtlen.
Sygdommen begynder ofte at krybe med mild til moderat ubehag. Beltformede øvre mavesmerter er – som ved akut pancreatitis – et typisk symptom. Ofte vågner de op efter at have spist. Andre almindelige tegn på kronisk pancreatitis inkluderer vægttab, fordøjelsesbesvær, kvalme, opkast og en fedtet, ildelugtende afføring (fedt afføring).
Se Kronisk pancreatitis for at få flere oplysninger om årsager, symptomer, behandling og konsekvenser af en kronisk betændt bugspytkirtel.
Akut pancreatitis: undersøgelser og diagnose
Hvis du udvikler nogen tegn på (akut) pancreatitis, skal du gå til familielægen eller direkte til en specialist i intern medicin og gastroenterologi. Hvis symptomerne opstår uden for kontortiden, anbefales det at besøge et hospital. Især med stærke klager skal du ikke tøve med at få lægehjælp! Frem for alt kan en akut pancreatitis ikke kun være meget smertefuld, men under visse omstændigheder også livstruende.
Kortlægning af den medicinske historie
Først spørger lægen dig om dine klager. Han vil også spørge om mulige triggere af pancreatitis. Typiske spørgsmål i dette anamneseinterview er:
- Har du feber, eller er du syg?
- Opstod symptomerne pludselig? Eller vises du ved bestemte lejligheder?
- Er du fortrolig med galdesten?
- Har du taget nogen medicin og i bekræftende fald hvilke?
- Drik du meget alkohol, før symptomerne startede, eller drikker du alkohol regelmæssigt?
- Gav en blodprøve dig forhøjede niveauer af blodlipid eller calcium?
- Lyser hendes stol fedtet?
Fysisk undersøgelse
Efter samtalen følger en fysisk undersøgelse. Lægen vil bede dig om at fjerne maven. Så lægen kan tjekke, om du har en elastisk og stram “gummibuk” – et almindeligt tegn på akut pancreatitis. Derudover er maven ofte meget følsom over for smerter. Patienter vinkler ofte benene for at lindre smerter.
Under den fysiske undersøgelse ser lægen også efter blå mærker i sidefladerne og omkring navlen og kontrollerer, om de hvide øjne og huden er blevet gul.
blodprøver
Visse blodniveauer hjælper med at udelukke eller bekræfte en (akut) pancreatitis: Pankreatiske pancreas-enzymer, for eksempel har forhøjede niveauer af pancreas-enzymer. Lipase og alpha-amylase detekterbar. Forhøjede enzymniveauer kan imidlertid have andre årsager, så de er ikke bevis for pankreatitis.
Andre blodtællinger, der påvises ved mistænkt pancreatitis, er blodsukker, Nyre- og leverværdier, Også Calcium niveau måles: Forhøjede calciumniveauer kan være årsagen til akut pancreatitis.
Forøgede værdier for Gamma-GT og alkalisk phosphatase (AP) kan indikere galdedg.
Desuden kan lægen inflammatoriske markører måle ligesom det C-reaktive protein (CRP). Hvis det er forhøjet, taler det generelt om betændelse i kroppen. Derudover er CRP-værdien egnet til opfølgning af akut pancreatitis.
Billeddannelsesprocedurer
For sikkert at diagnosticere pancreatitis, skal lægen undersøge maven med en billeddannelsesteknik. Den enkleste og hurtigste metode er en Ultralyd (Sonografi). Dette bruges ofte til at detektere galdesten, som er den mest almindelige årsag til akut pancreatitis. Derudover kan lægen ultralyd vurdere omfanget af betændelse og opdage sygdomsrelaterede ændringer. Dette kan være en hævelse i bugspytkirtlen, dødt væv og ophobning af vand i maven og lungerne.
Hvis ultralydfundene ikke er klare, kan man MR (Magnetisk resonansafbildning, MR) eller a computertomografi (CT) bringe klarhed. Begge metoder giver meget detaljerede billeder af det undersøgte væv. De bruges også i svær pancreatitis.
Ved hjælp af en Røntgen Lægen kan kontrollere lungernes og tarmens funktion. Vandopbevaring mellem lungerne og brystvæggen samt i maven kan let genkendes på røntgenstrålen. Også synlige er mulige luftbobler i en lammet tarm.
Endoskopisk undersøgelse
Hvis der mistænkes for at blive blokeret af galdekanaler af galdesten eller en tumor i regionen af galdekanalerne, kan lægen udføre en galderefleks: mere præcist er det en afspejling af bugspytkirtlen, galdegangen og galdeblæren. Den medicinske betegnelse for denne endoskopiske undersøgelse er endoskopisk retrograd cholangiopancreatography (ERCP).
Ved hjælp af ERCP kan opdagede gallesten normalt også fjernes.
afføring undersøgelse
Hvis der er mistanke om en kronisk pancreatitis, kan lægen sende en patients afføringsprøve til laboratoriet til analyse. Der er indholdet af bugspytkirtlenzymet elastase målt, hvilket normalt udskilles uændret med afføringen. Ved vævsskade (f.eks. På grund af kronisk pancreatitis) kommer mindre elastase ind i tyndtarmen og ind i afføringen. Derefter er elastasekoncentrationen i fæces usædvanligt lav.
Da nogle sygdomme kan forårsage symptomer, der ligner en pancreatitis, skal lægen udelukke disse i diagnosen. Disse sygdomme indbefatter for eksempel myokardieinfarkt, blindtarmbetændelse, galle- og renal kolik, ektopisk graviditet og lungeemboli.
Akut pancreatitis: behandling
Akut pancreatitis er potentielt livstruende. Patienter skal derfor behandles på hospitalet, i alvorlige tilfælde endda i intensivpleje. Tilstrækkelig hydrering og passende smerteterapi er vigtige byggesten til behandlingen. Derudover skal kosten tilpasses pankreatitis. Under visse omstændigheder
Pankreatitis – væskeindgivelse
Hos patienter med pancreatitis kommer meget væske fra blodkarene ind i vævene. Som et resultat er der en mangel på væske i blodkarene. Blodtrykket falder, muligvis til cyklusfejl ved et stød. Patienterne får derfor tilstrækkelig væske ved infusion. Hvis de også mangler blodsalte (elektrolytter), leveres disse også infusionen.
Pankreatitis – medicin
Smertestillende og anti-krampagtige stoffer hjælper mod den stærke, ofte krampagtige smerte. Hos svær akut pancreatitis får patienter ofte antibiotika: Dette er for at forhindre en bakteriel infektion i den betændte bugspytkirtel eller kæmpe tidligt. Ved akut pancreatitis kan blodpropper (trombose) i nogle tilfælde udvikle sig, og derfor bruger læger antikoagulantia-heparinet som en forsigtighedsforanstaltning.
Pankreatitis – ernæring
Patienter bør ikke spise i flere dage for at lindre bugspytkirtlen. Dette gælder især, når kvalme og opkast opstår. Især i tilfælde af svær akut pancreatitis og komplikationer forsynes de berørte med de nødvendige næringsstoffer via infusioner (parenteral ernæring). Nogle gange placeres en lille tarmprobe senere: Lægen leder omhyggeligt et tyndt rør over patientens næse eller mund gennem spiserøret og maven til tyndtarmen. Gennem denne sonde kan næringsstoffer ledes direkte ind i tarmen.
Så snart patienten får lov til at tage mad igen, start med en let diæt (rusk, rispudding, te osv.). Fedt mad er tilladt igen først efter to til tre uger og derefter kun i små mængder indtil videre. Alkohol er tabu. Mere detaljerede tip om ernæring i pancreatitis giver den behandlende læge. Han kan også anbefale patienten midlertidigt at tage enzympræparater, der hjælper med fordøjelsen.
Fjernelse af galdesten
Galsten er årsagen til akut pancreatitis (bilateral pancreatitis), disse fjernes normalt endoskopisk ved hjælp af ERCP. Større sten knuses først med chokbølger (chokbølgeterapi).
drift
Svær akut pancreatitis kræver undertiden kirurgi. Især hvis betændelse forårsaget, at en masse bugspytkirtelvæv er død (nekrotiserende pancreatitis), skal du skære dette ud.
Akut pancreatitis: forløb og prognose
Hvis der ikke forekommer komplikationer, er prognosen for akut pancreatitis normalt god. Korrekt behandlet vil cirka 80 procent af patienterne komme sig efter ca. en til to uger. I cirka 20 procent af sagerne udvikler sig alvorlige konsekvenser. Healingsprocessen kan derefter tage uger eller måneder. Ved svær akut pancreatitis dør cirka 15 procent af de berørte.
Gauge Ranson score
For bedre at estimere prognosen for akut pancreatitis i individuelle tilfælde bruger læger den såkaldte Ranson-score. Forskellige kliniske parametre og laboratorieværdier vurderes inden for de første 48 timer efter, at patienten er indlagt på klinikken:
|
Når indlagt på hospitalet |
||
|
alder |
> 55 år |
1 point |
|
Hvide blodlegemer (leukocytter) |
> 16000 pr. Mm3 |
1 point |
|
Laktatdehydrogenase (LDH) |
> 350 U / liter |
1 point |
|
Aspartat aminotransferase (ASAT) |
> 250 U / liter |
1 point |
|
glucose |
> 11,1 millimol pr. Liter eller> 200 milligram pr. Deciliter |
1 point |
|
48 timer efter indlæggelse på hospitalet |
||
|
Hæmatokrit dråbe |
> ti procent |
1 point |
|
Urea stigning |
> 1,8 millimol pr. Liter |
1 point |
|
Kalkværdi i serum |
<2 millimol pr. Liter |
1 point |
|
Arterialt delvist tryk |
<60 mm Hg |
1 point |
|
Basisunderskud i blodet |
> 4 mEql |
1 point |
|
Væsketab fra vaskulaturen ind i vævet |
> 6 liter på 48 timer |
1 point |
For hvert relevant kriterium tildeles et point i Ranson-score. Jo højere score, jo større er risikoen for, at akut pancreatitis vil være dødelig (prognose dødelighed).
Mulige komplikationer
Hvis den akutte pancreatitis ikke behandles, kan den forårsage komplikationer overalt i kroppen:
Volumenstabschock (hypovolemisk chok): Blodkarene bliver mere permeabel som følge af betændelse. Hvis der for meget væske slipper ud i det omgivende væv, er der en farlig mangel på volumen i det vaskulære system – blodtrykket kan falde så meget, at organerne ikke længere kan tilføres tilstrækkeligt med ilt. Resultatet er et hypovolemisk chok.
Intestinal lammelse: Enhver betændelse i servicelokalet kan forstyrre normale tarmbevægelser. Disse kan endda komme til at stoppe, så grød ikke længere kan transporteres. Så er der en livstruende tarmlammelse (lammet tarmobstruktion)! Mulige tegn er svær smerte og flatulens. I ekstreme tilfælde kaster patienten afføring op. En tarmhindring skal altid behandles så hurtigt som muligt!
Pankreatisk pseudocyster: Efter begyndelsen af akut pancreatitis kan der dannes væskefyldte hulrum omgivet af kollagenfibre og sårhelende væv i bugspytkirtlen. De kaldes pseudocyster i bugspytkirtlen. Ofte forbliver de små, udløser ikke symptomer og kommer sig inden for et par uger. Nogle gange forårsager de imidlertid også symptomer som maveforstyrrelser eller følelse af oppustethed. Derudover risikerer større pseudocyster at rive og bløde eller inficere og danne en abscess. For at forhindre, at dette sker, suges væsken i større pseudocyster udefra via en hul nål (dræning). Nogle gange er en operation nødvendig.
Nekrotiserende infektiøs pancreatitis: Sjældent udvikler akut pancreatitis sig til nekrotiserende infektiøs pancreatitis. Det vil sige, betændelse får kirtelvæv til at dø ud (nekrose), og det døde væv bliver inficeret med bakterier. Denne farlige komplikation kan blive en såkaldt SIRS (systematisk inflammatorisk responssyndrom) Det er kendetegnet ved en spredning af betændelse til hele kroppen. Mulige symptomer inkluderer høj feber (undertiden en lav temperatur), hurtig hjerterytme og hurtig vejrtrækning. Der er en fare for, at organer vil slå fejl!
Akut pancreatitis: forebyggelse
Det er normalt tilfældet, at den akutte pancreatitis kom fra intetsteds. Faktisk fører en sådan sygdom ofte til en langsigtet livsstil. For at forhindre akut pancreatitis, skal du derfor:
- spiser lavt fedtindhold
- drik lidt eller ingen alkohol
- Behandle sygdomme såsom forhøjede blodlipidniveauer eller hyperparathyreoidisme
Især mennesker, der nogensinde har haft en akut pancreatitis bør man følge disse tip!
Yderligere information
retningslinjer:
- Retningslinje “Kronisk pankreatitis: definition, etiologi, diagnose og konservativ, interventionel endoskopisk og operativ behandling af kronisk pankreatitis” fra det tyske selskab for fordøjelses- og metabolske sygdomme (2012)
Selvhjælp:
- Arbejdsgruppe af pancreatectomized e.V.