Sheath-svamp (vaginal mycosis, sokololpitis) er en almindelig svampeinfektion hos kvinder. Det er normalt forårsaget af gær. Typiske symptomer inkluderer kløe og forbrænding af vagina samt en smuldrende afladning. Den vaginale svampeinfektion behandles med medikamenter, der er særligt effektive mod svampe (antimykotika). Læs her alt, hvad der er vigtigt om årsager og symptomer på vaginal trost, diagnose, behandling og prognose!

Hurtigt overblik
- Hvad er vaginal svamp? Infektion af vagina med svampe, normalt med gær (især Candida albicans). Det anslås, at tre ud af fire kvinder får en vaginal thrush mindst én gang i deres liv. Infektionen kan forekomme i enhver alder.
- Almindelige symptomer: Kløe og en brændende fornemmelse i skeden og som regel i skamområdet, øget, hvid-smuldret udflod (minder om knust mælk), muligvis smerter under samleje; med yderligere involvering af urinrøret også smertefuld vandladning.
- behandling: Svampedræbende middel (svampemidler), anvendes normalt eksternt (creme, vaginal suppositorier osv.), Kun i alvorlige tilfælde også internt (tabletter). Eventuelt antiseptiske midler (virker generelt mod patogener).
- prognose: Skeden svamp er normalt ufarlig, men meget ubehagelig og undertiden vedvarende. I tilfælde af et stærkt svækket immunsystem kan svampen sprede sig i kroppen og inficere indre organer.
Vaginal svamp: symptomer
De vigtigste vaginale gærsymptomer er en stærk kløe og en brændende følelse i vagina (vagina). De fleste af klagerne vises også i skamområdet (vulva). Du kan styrke dig selv før menstruation. I øvrigt er kløe den første indikation af vaginal gær. Det forekommer ofte længe før yderligere symptomer.
En karakteristisk ændring i vaginal udflod er et andet tegn på vaginal trost: kvinder har altid en vis udflod. Dette er ofte så lille, at det næppe bemærkes. Dets mængde ændres i løbet af menstruationscyklussen. Det er normalt gennemsigtigt til mælkeagtigt og lugtfrit. en intensiveret, smuldrende hvidlig udflod er et af de karakteristiske symptomer på vaginal thrush. Han er – som den sunde udflåd – lugtfri.
Hvis udslip fra vagina lugter dårlig (fiskelugt), inficeret med bakterier og ikke med svampe bagved. En sådan bakteriel vaginose skal nødvendigvis behandles af en læge!
Mulige vaginale gærsymptomer er også Smerter under samleje (Dyspareuni). Hvis vaginal mycosis har spredt sig til urinrøret, kommer de ofte Smerter ved vandladning (Dysuri) tilsat.
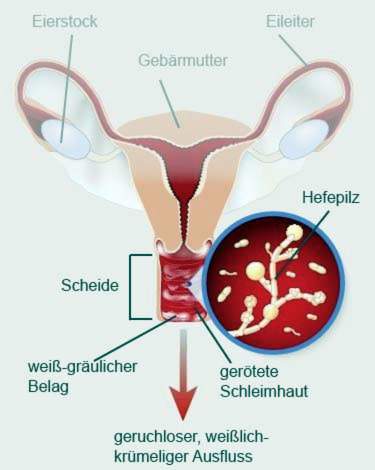
Hvordan ser vaginal svamp ud?
Vagina og pubic kan hæves i vaginal svamp. Ofte (men ikke altid) er der gråhvide aflejringer på slimhinden ved indgangen til vagina og i vagina. Disse puder kan tørres af. Nedenfor vises en inflammatorisk rødmen slimhinde.
Kønns svampeinfektion hos kvinden kan også føre til små knuder på hudoverfladen i kønsområdet.
Vaginal svamp: behandling
Svampeinfektioner kan behandles med medikamenter, der er særligt effektive mod svampe – såkaldt svampemidler, Til behandling af vaginal svamp anbefales svampemidler anvendes lokalt være. De fås uden recept på apoteker og indeholder normalt aktive ingredienser fra gruppen af imidazoler (såsom clotrimazol og miconazol) eller nystatin. Ofte tilbydes kombinationspakker, der består af en antimykotisk creme til brug i det ydre skamområde samt vaginale suppositorier eller vaginale tabletter, der indføres i vagina. Men der er også produkter, der kun indeholder en antimykotisk creme og en applikator, ved hjælp af hvilken du kan introducere cremen dybt ind i vagina. Brugen af disse lokale antimykotika afhænger kun af præparatet en gang eller som en tre- eller seks-dages kur.
Hvis denne lokale vaginal gærbehandling ikke hjælper, eller hvis infektionen fortsat vender tilbage eller opblussen gentagne gange, kan intern (systemisk) behandling anvendes Antisvampe (i tabletform) være nødvendigt. Disse medikamenter indeholder såkaldte triazoler (såsom fluconazol) og ordineres af lægen.
Vaginal svampebehandling med antiseptika
Også med såkaldte antiseptika kan man behandle vaginal svamp. Dette er midler, der virker uspecifikt mod mange patogener, men ikke specifikt mod svampe. Derfor er de ikke så effektive som svampemidler til behandling af vagina. Derfor anvendes antiseptika især til mild vaginal eller vaginal svamp i de tidlige stadier. Selv med blandede infektioner – dvs. infektion med forskellige patogener – kan de være nyttige.
De antiseptiske midler mod vaginal svamp anvendes lokalt som en salve, opløsning eller suppositorie. De indeholder det aktive stof povidonjod.
Ved thyroideaforstyrrelser bør povidoniod ikke anvendes. Den indeholdte jod kan forårsage alvorlige komplikationer i dette tilfælde!
Graviditet: Hvad skal man gøre med vaginal svamp?
Vaginal svamp under graviditet skal behandles medicinsk. Det anbefales at bruge lokale svampemidler (som svampedræbende creme) over syv dage, Egnede aktive ingredienser er imidazoler, såsom clotrimazol, econazol eller mitconazol. Disse svampedræbende stoffer betragtes som meget effektive, godt tolererede og sikre for barnet under hele graviditeten. Orale antifungale midler (tabletter) må ikke tages under graviditet, eller kun hvis lægen finder det absolut nødvendigt.
I de sidste fire til seks uger før fødslen er en medicinsk vaginal trastbehandling hos gravide kvinder især vigtig. Det er vigtigt at frigøre fødselskanalen fra alle svampe i god tid. Ellers er der en risiko for, at infektionen overføres til barnet ved fødslen.
Ud over den lokale soppdæmpende anvendelse kan gravide kvinder med vaginal trast Doederlein bakterier administreres. Dette er mælkesyrebakterier, der hører til den normale vaginalflora. Deres anvendelse kan hjælpe med at fortrænge de patogene svampe i kønsområdet.
Sambehandling af partneren
Vaginal svamp er smitsom. Det kan overføres gennem direkte fysisk kontakt mellem to personer, men også over forurenede genstande. Så hvis du har en vaginal gærinfektion, kan din partner nemt fange dig og udvikle en penisvamp (se nedenfor).
Derfor giver det mening at din partner også undersøges og behandles om nødvendigt. Dette er især vigtigt, hvis du har en vaginal svamp gentagne gange. Sambehandling af partneren hjælper med at reducere risikoen for re-infektion efter vellykket behandling med vaginal trost. Under forhuden af penis er der ofte en svamp, men forårsager intet ubehag. Imidlertid kan kontakt med disse snart være nok til at forårsage en re-infektion hos kvinden kort efter en vaginal gærbehandling.
Hjemmesag mod vaginal svamp
I medierne såvel som i familie og venner er der ofte forskellige hjemmemediciner til vaginal svamp. Selvom mange kvinder er overbeviste om deres effektivitet: Mange hjemmemedisiner skader vaginalflora snarere og hjælper overhovedet ikke mod vaginal thrush.
Hjemmesager, der oftest anbefales til vaginal thrush-behandling, inkluderer yoghurt, eddike og hvidløg. De skal påføres i det ydre skamområde eller indføres i skeden. Dette skal dræbe svampe. I stedet forstyrrer eddike, hvidløg og andre hårde stoffer det vaginale miljø, hvilket gør det endnu lettere for svampe og andre patogener at formere sig.
Yoghurt anbefales heller ikke i tilfælde af vagina-svamp: yoghurt indeholder naturligt forskellige bakterier. Disse inkluderer lactobacilli (Lactobacilli), som hjælper med at opretholde et sundt vaginalt miljø. Af denne grund er yoghurt en hemmelighed mod alle slags vaginale problemer. Dog indeholder yoghurt også bakterier, der kan beskadige vaginalfloraen. Ud over den vaginale svamp kan således således også udvikle en bakteriel infektion (bakteriel vaginose).
Grundlæggende: Brug de ovennævnte antifungale svampemedicinske lægemidler fra apoteket. Du kan slippe af med infektionen temmelig hurtigt, især hvis den bruges tidligt. Hjemmesag mod vaginal thrush på den anden side forværrer kun symptomerne.
Andre tip til vaginal svamp
- Da vaginal svamp er smitsom, skal du undlade at være samleje under infektionen. Efter behandlingen skal du og din partner først bruge kondomer.
- For at forhindre spredning af svampeinfektionen skal du kun bruge pH-neutrale sæber (eller endnu bedre: kun lunkent vand) i kønsområdet og smør huden regelmæssigt.
- Bær luftpermeabelt undertøj for at forhindre dannelse af et fugtigt og varmt miljø i vaginaområdet – sådanne forhold er ideelle til svampevækst.
- Forkort dit skamhår.
- Del ikke dit håndklæde med andre.
- Skift tøjvask og håndklæder hver dag, og vask dem ved 60 grader med et kraftigt rengøringsmiddel.
Ofte anbefales en sukkerfri diæt for at “sulte” den vaginale svamp. Indtil videre kunne det imidlertid ikke bevises, at dette faktisk fungerer.
penis champignon
Modstykket til den vaginale svamp hos kvinden er penisvampen hos manden. Det er også normalt forårsaget af gær Candida albicans. Infektionen mærkes først med en rødme på forhuden og glans. Inden for et par dage kvælder vævet. Kløe, forbrænding og endda smerter deltager. Derudover kan der dannes små, væskefyldte bobler på glans.
Nogle patienter “henter” svampeinfektionen gennem samleje med en kvinde med vaginal svamp. Imidlertid er gær – i mindre antal – også en del af den menneskers sunde hudflora. Under visse betingelser kan de spredes og forårsage ubehag. Dette kan for eksempel ske, hvis manden har et svækket immunsystem, måske som et resultat af diabetes. Også mangel på hygiejne i kønsområdet kan favorisere en svampeinfektion på penis.
Mere om symptomer, årsager og behandling af en svampeinfektion i det mandlige kønsområde læses i artiklen penisvampe.
Vaginal svamp: årsager og risikofaktorer
En sund vagina er aldrig kimfri, men huser en naturlig vaginal flora: Denne består hovedsageligt af mælkesyrebakterier (laktobaciller). Nogle andre bakterier og i mindre grad svampe kan også (midlertidigt) være en del af den naturlige vaginalflora. Mælkesyrebakterierne omdanner sukkeret, der stammer fra kappecellerne, til mælkesyre. Dette skaber et surt miljø i vagina, hvor patogene bakterier næppe kan formere sig.
Men hvis balancen i sund vaginal flora forstyrres, for eksempel, har gær en chance for at sprede sig – opstår vaginal svamp. Cirka 80 procent af alle tilfælde af vaginal svamp skyldes gærsvampen Candida albicans forårsaget. For de resterende 20 procent af sygdommene, for eksempel, er Candida glabrata eller Candida tropis ansvarlige.
Risikofaktor: samleje
Seksuelt samleje er en almindelig transmissionsvej for en kønsorgansk svampeinfektion: kvinder og mænd kan inficere hinanden med svampe; for kvindens tilfælde kan dette føre til den vaginale svamp, i tilfælde af manden til penis svampen.
Risikofaktor: Svagt immunsystem
En forstyrrelse i det vaginale miljø kan skyldes forskellige årsager. Det meste af tiden ligger et svækket immunsystem bag det. Dette kan for eksempel være resultatet af behandling med medikamenter, der undertrykker immunforsvaret. Til disse såkaldte immunosuppressive F.eks. Kortison og kræftlægemidler fra gruppen af cytostatika (kemoterapeutiske midler).
Også nogle sygdomme kan svække kroppens forsvar og således favorisere en vaginal svamp. Dette gælder for eksempel HIV eller AIDS såvel som diabetes (diabetes mellitus).
Risikofaktor: antibiotika
Nogle kvinder får en vaginal svamp med antibiotika: antibiotika er effektive mod bakterier, hvor de hæmmer deres multiplikation eller dræber bakterierne. De skelner ikke mellem gavnlige og skadelige bakterier. En antibiotikabehandling kan derfor også eliminere mælkesyrebakterier i vagina og således udløse en vaginal svamp. Jo længere der tages antibiotika, jo større er risikoen for svampeinfektion.
Risikofaktor: Hormonelle ændringer
Hormonelle ændringer fører også til en ændring i det vaginale miljø. De forekommer naturligt hos kvinder i menstruationscyklussen såvel som i løbet af livet. For eksempel kvinder efter overgangsalderen mere modtagelige for en vaginal svamp.
Også den hyppige forekomst af vaginal svamp i graviditet kan tilskrives hormonelle ændringer: Disse årsager hos gravide kvinder, for eksempel et øget sukkerindhold og reduceret surhedsgrad i skeden – ideelle vækstbetingelser for svampe. Faren er, at svampene kan overføres til barnet under normal (vaginal) fødsel. De mulige konsekvenser er for eksempel en svampeinfektion i mundområdet (oral trost) eller i bleområdet (bleudslæt).
en hormonbehandling favoriserer også udviklingen af vaginal svamp. For eksempel er nogle kvinder, der bruger hormonelle svangerskabsforebyggende midler med progestiner, tilbøjelige til svampeinfektioner i kønsområdet. En behandling med antiandrogener (såsom svær acne) betragtes som en risikofaktor.
Der er også nogle sygdommeder forårsager forstyrrelser i hormonbalancen og gør dem mere modtagelige for vaginal trast. Disse inkluderer for eksempel hyperthyreoidisme, hypothyreoidisme og Cushings sygdom.
Risikofaktor: Overdreven eller dårlig hygiejne
Både et overskud og en mangel på personlig hygiejne kan favorisere en vaginal svamp. Overdreven personlig hygiejne kan forstyrre den følsomme balance i den naturlige vaginalflora, hvilket baner vejen for en vaginal svamp. Tilsvarende kan en mangel på personlig hygiejne fremme udviklingen af svampeinfektion.
Risikofaktor: Forkert tøj
Svampe vokser især godt i et varmt og fugtigt miljø. Derfor kan hudtæt tøj og undertøj fremstillet af syntetiske stoffer fremkalde vaginal thrush: de fremmer sved og kan forårsage varmeopbygning.
Risikofaktor: stress og mental stress
I henhold til nyere forskning har stress og psykologisk stress også en negativ effekt på det vaginale miljø. De kan derfor også fremme en vaginal gærinfektion.
Vaginal svamp: undersøgelser og diagnose
Hvis der er mistanke om en vagina, er en gynækolog den rigtige person til at kontakte. Han vil først snakke med dig om dig At hæve medicinsk historie (Historie). Eventuelle spørgsmål fra lægen er:
- Hvilke klager har du nøjagtigt?
- Hvornår findes symptomerne?
- Har du haft sådanne klager før?
- Har du allerede gjort nogen terapiforsøg (for eksempel med skumdæmpende svampe fra apoteket)?
- Har du underliggende sygdomme (som diabetes, HIV)?
- Bruger du medicin (antibiotika, kortison osv.)?
- Lider din partner af en seksuelt overført sygdom?
Efter anamnese finder man en fysisk undersøgelse i stedet. Lægen vil gøre det samme som ved den regelmæssige gynækologiske undersøgelse. En vaginal svampeinfektion kan ofte genkendes af en hvidlig til grålig aflejring på slimhinden. Hvis den tørres forsigtigt ud, kommer en inflammatorisk rødmet vaginal slimhinde frem.
For at bestemme, hvilke patogener der er ansvarlige for infektionen, tager lægen en Udtværing af vaginalslimhinden, Dette kan undersøges under mikroskopet. Filamentøse strukturer i det mikroskopiske billede (såkaldte hyfer) indikerer en svampeinfektion.
Sjældent giver denne mikroskopiske undersøgelse ingen klare fund. Derefter Bakterier dyrket i udstrygningen (patogenkultur): På laboratoriet anbringes udstrygningen på et passende næringsmedium og skaber optimale vækstbetingelser for bakterier, så de formerer sig. Dette gør det lettere at identificere dem.
Vaginal svamp: historie og prognose
Ved rettidig og konsekvent behandling er prognosen for vaginal svamp gunstig. Som regel varer en svampeinfektion ikke længere end et par uger og heles uden konsekvenser. Sjældent viser infektionen sig at være meget trættende, såsom svækket immunsystem. Under visse omstændigheder kan den vaginale svamp endda sprede sig i kroppen ved meget stærk immundefekt og inficere indre organer.
Efter helingen af en vaginal gærinfektion kan den (gentagne gange) komme til et tilbagefald, hvis der stadig er gunstige faktorer, såsom en falsk kønshygiejne, fortsat antibiotikabehandling eller en forsvarssvaghed. Man bør så vidt muligt eliminere eller reducere sådanne risikofaktorer.
Vaginal svamp: forebyggelse
Hvis du vil forhindre vagina, skal du undgå eller reducere kendte risikofaktorer så meget som muligt. Det betyder:
- Undgå syntetisk tøj og tøj, der er meget tæt i kønsområdet og endda kan være slibende.
- Bær kun undertøj lavet af åndbare materialer som bomuld. Dette forhindrer varme og fugt i kønsområdet.
- Undgå at bruge plastbelagte trussebelægninger og bandager. De kan også forårsage, at fugt og varme ophobes i det vaginale område. Parfumerede bandager er også ugunstige: Duftene kan irritere den følsomme slimhinde og dermed gøre dem mere modtagelige for infektioner.
- Tamponger udtørrer vaginalslimhinden og kan således favorisere vaginal svamp hos følsomme kvinder. Derefter kan det være nyttigt at skifte tamponger ofte eller skifte til åndbart hygiejnebind (organiske puder).
- Vær opmærksom på en omhyggelig, men ikke overdreven intim hygiejne. Brug kun lunkent vand til at rengøre kønsområdet eller højst pH-neutrale eller let sure produkter (syndetter) for ikke at forstyrre det vaginale miljø. Gør uden intime spray og vaginal douching.
- Når du bruger toilettet, skal du altid tørre dig selv fra fronten (vaginal indgang) til bagsiden (anus). Hvis du gør det omvendt, kan svampe komme ud af tarmen ind i skeden. På denne måde kan der ifølge nogle eksperter opstå en vaginal gærinfektion.
I visse tilfælde en medicinsk profylakse af underlivsssvamp giver mening. F.eks. Kan en læge anbefale kvinder, der tager diabetes eller modtager antibiotikabehandling til forebyggende brug af svampemidler imellem (fra to gange om ugen til månedligt).
Yderligere information
retningslinje:
- Retningslinje “Diagnose og behandling af Candida-infektioner” af det tysktalende Mycological Society og Paul Ehrlich Society for Chemotherapy (206)